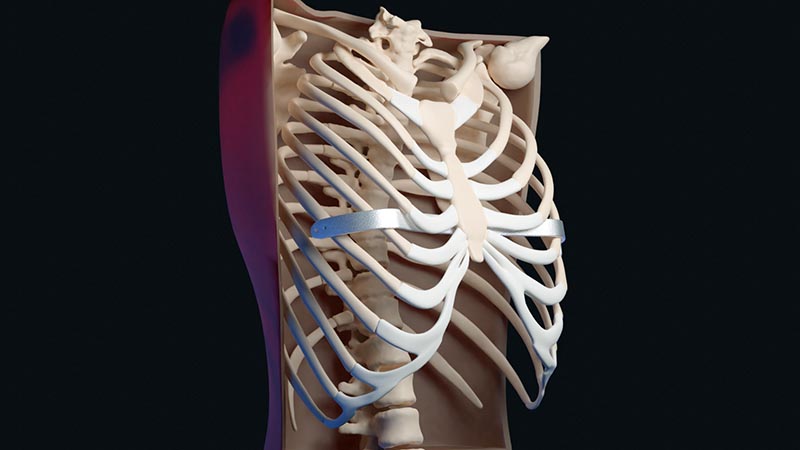
– Beszélgetésünk apropója, hogy nemrég Pécsen két mellkaskorrekciós, úgynevezett nuss-műtétet is elvégeztek, amelynek az előkészítésében az eddigi gyakorlattól eltérően nagy szerepe volt a 3D technológiának és személyesen neked. Eddig ezeknél a műtéteknél a beültetett protézis – egy fémlemez, amely a mellkas formáját korrigálja – mérete és formája gyakorlatilag az operációt végző sebész megérzésére volt bízva. Legalábbis eddig.

– Ennél a beavatkozásnál nekem is az volt elsőre hihetetlen, hogy tényleg szemmértékkel történik a beültetendő lemez meghajlítása. Nyilván láttam már ilyen műtétet, bár én nem mellkas, hanem szívsebész vagyok, tisztában vagyok a protokollal, de azért meglepő a dolog. Zalánnal (Dr. Szántó Zalán, a műtétet végző mellkassebész – szerk.) régóta beszélgettünk arról, hogyan lehetne ez kiszámíthatóbb, pontosabb és ennek megfelelően biztonságosabb. Kerestük az újabb és újabb technikai lehetőségeket és most jutottunk el oda, hogy ez most már valóban precíz és betegre tervezhető. A protézis lemezt a terveink szerint elkészítő Matro Kft. adja meg azt az alapot, hogy ezt aztán gyorsan és megbízhatóan elő is állíthassuk. Velük egyébként hihetetlenül jó és gördülékeny ez az együttműködés.
– Sikerült nem is kicsi változást, pontosabban javulást elérni a beavatkozás menetében. A műtét például 30 százalékkal rövidebb ideig tart és a protézis méretezéséből adódó szövődmények kockázata gyakorlatilag megszűnt. Mit tartasz a legfontosabbnak eredménynek ezek közül személy szerint?
– Magát a koncepciót. Azt, hogy egyénre, a betegre szabottan tudjuk ezt a lemezt nagyon precízen előre megtervezni és előállítani. Ennek folyományaként pedig létrejött egy olyan diskurzus, amit én személy szerint is nagyon élvezek a radiológus, a mellkassebész, 3D tervező, mérnök részvételével, ami mélyebb összefüggéseiben is vizsgálja mi történik, mit csinálunk. Egy mellkas dinamikus rendszer, rugalmassága, mozgástartományai vannak. Azon túl, hogy a két fix állapotára (belégzés és kilégzés) rátervezünk egy lemezt, most továbbléptünk és vizsgálni kezdtük, hogy dinamikájában hogyan változik a rekonstrukció hatására ez a mellkas. Sőt, nemcsak a mellkas, hanem ennek folyományaként a test többi része – gondoljunk bele, egy mellkas kiemelésekor a kulcscsontok is elmozdulnak, a tartás változhat és jó lenne tudni, hogy ennek mi a hatása a struktúra egészére. Az a jó hír, hogy úgy tűnik ezzel is sokat tudunk finomítani az eljáráson, de nyilván számos hasonló beavatkozás tapasztalataira van még szükség, hogy azok műtét utáni CT eredményeiből minél több információt szerezhessünk ehhez.
– Mi a bemenő adat, amivel dolgozol? Hogyan lesz 3D kép a beteg mellkasáról?
– Egy képalkotó eljárás – ez lehet CT, de akár MR vizsgálat is – alapján dolgozunk. Jelen esetben egy mellkas CT képét kapjuk. A radiológiával van egy jól kialakított kapcsolatunk, ők már tudják mire van szükségünk, milyen protokollok alapján készítsék a képet, amivel aztán mi jól tudunk majd dolgozni – ez a többes szám a PTE 3D Központot jelenti. Bakó Richárdot emelném ki, aki egy fiatal mérnök, aki ebben az irányban indult el a karrierjében és vagyunk mi, akik orvosi háttérrel és 3D modellezési hobbival vágtunk neki ennek az egésznek. A CT felvételt aztán különféle szoftverekkel vesszük kezelésbe – ezeket egyébként eredetileg otthon próbálgattuk ki, ahogy mondtam, mindannyiunknak ez a része hobbi volt eredetileg. A 3D Központ újabb lehetőséget jelentett, hiszen itt tudtunk célirányosan szoftvereket beszerezni. Ezek arra kellenek, hogy a CT által készített „szeletekből” rekonstruáljuk térben a mellkast és különböző algoritmusokkal modellezzük aztán a működését. A szükséges utómunkálatokhoz is szoftver kell, mert ami nyersen kijön egy CT-ből, az azért kevéssé használható 3D tervezéshez. Itt konkrétan egy lemezt hajlítottunk – virtuálisan – a mellkas vonalának megfelelően, de sokféle ehhez nagyon hasonló modellezést végeztünk már más protézisekhez.
– A CT-képből előállítotok egy „kitisztított” 3D modellt, amihez hozzá tudjátok tervezni a kívánt protézist. Miért lesz hasznos ez?
– Mert így az a beteg sajátja, vagyis tökéletesen illeszkedik a testéhez, az adott morfológiára specifikus. Továbbá kiemelném, hogy a műtét ideje és megterhelése is csökkenthető ezáltal
– Említetted, hogy sokféle szoftvert kipróbáltatok. Ezek inkább mérnöki munkára specializált szoftverek vagy a 3D képek előállításra valók váltak be?
– A kérdés azért érdekes, mert mindegyik szoftver másra jó igazán. Első lépésben vannak szegmentáló szoftverek, amelyekkel CT-ből csinálunk 3D adatot. Az igazán speciális része ezután jön; talán itt lehet azt mondani, hogy a tapasztalat és a speciális tudás számít, mert kellett használni mérnöki, azaz parametrikus és organikus modellezésre használt szoftvereket is. Most egy olyan hibrid megoldás alakult ki – amely egyébként elég jól is működik – ami inkább holisztikus módon közelíti meg a problémát. Egyszerre használunk szobrászkodásra vagy animációra kitalált szoftvereket, nagyon erősen jelen vannak a műszaki tervezésben alkalmazott megoldások, és ne felejtsük ki az orvosi alkalmazásokra kitalált programokat ezek mellé.
– Vagyis minden egyes munkafázis után ezt a modellt át kell tenni egy másik szoftverbe, amelyben aztán a következő lépés elvégezhető rajta?
– Igen, minden szoftver másban jó, meg így alakult ki köztünk a 3D központban ez a munkafolyamat. Egyébként is szeretünk új megoldásokat, vagy megközelítéseket kipróbálni. Egyrészt a piacon lévő kész szoftvercsomagok nagyon sokszor nem adják azokat a megoldásokat, amire nekünk szükség van, árban pedig sok esetben nem is elérhetőek számunkra. Így aztán a szoftverekkel kapcsolatban a kollégáink között összegyűlt tapasztalatokat ötvözzük inkább és a jelek szerint elég jól elboldogulunk.
– Amikor magát a műtétet végző sebésszel beszélgettem, akkor az általa elmondottak alapján úgy tűnt, speciális algoritmusokról lehet szó, de ez alapján az itt összegyűlt speciális tudás a fontos. Létezik olyan algoritmus, ami segít neked, vagy bent van a fejedben, hogy mit kell csinálni mi után?
– Ez valójában kommunikáció. Le kell fordítanunk egymásnak a problémát úgy, hogy mindenki azt értse meg belőle, amiben a leginkább járatos. A kiindulás egy sebészi probléma, ezt kell mindenkinek megérteni úgy, hogy beszélni tudjon róla a másikkal, lefordítva aztán a saját területének a problémáját úgy, hogy aztán közösen meg tudjuk azt oldani.
– Ezzel véget is ért ez a munka?
– Ennek a folytatása az, hogy igen, most már sikeres beavatkozásokat végeztünk, de jó lenne tudni, mit okoztunk, indirekten visszanézzük, hogy mit váltottunk ki ezzel a mellkas dinamikájában. Ez kutatási területként is érdekes, kinyit egy új ajtót, de ez mindig ilyen. Ami még érdekes és fontos, hogy közben és utána mi véges elem számítást is tudunk végezni, főleg dinamikus és szerkezeti, mechanikai szempontból; egy ilyen lemez hol hajlik, hol terhelődik, adott esetben felléphet-e anyagfáradás, illetve magán a csontos mellkason milyen mechanikai hatások alakulnak ki. Gondoljunk bele, ez kívülről nézve is egy elég markáns beavatkozás, hogy volt egy horpadt mellkas, amit kihorpasztottunk és ezt az egészet egyetlen lemez tartja. A 3D technológiának és ennek a fajta módszernek egy új területe és kutatási iránya az, hogy mindez jól modellezhető egy virtuális szimulációban.

– Mennyire új ez a megközelítés a gyógyászati gyakorlatban, vagy akár ennél a műtét fajtánál?
– Az, hogy rendszerszinten kezeltük a problémát és virtuálisan megvizsgáltuk, megterveztük a beavatkozást, valóban újdonságnak mondható. Vannak cikkek a témában a hagyományos műtéti eljárás kapcsán, annak visszakövetésével kapcsolatban, de nagyon sporadikus és változó mélységben megírt tapasztalatokról van szó, és ezen a szinten és máshol még senki sem vizsgálta úgy, hogy dinamikus modellként elemzi a mellkas mozgását és rugalmasságát. Ahogy már szó volt róla amikor a mellkast korrigáljuk, minden kapcsolódó ízület megmozdul, még a kulcscsont is, amit onnan tudunk, hogy volt egy mozgásban lévő mellkasi CT-nk is, ezért amikor azt modellezzük ezt mind figyelembe kell vennünk és itt indul az a rengeteg egyeztetés, amelyen révén ténylegesen az adott betegre szabhatjuk a beavatkozást.
– Az eddigiek alapján az látszik – legalábbis számomra – hogy ha mindezt a tudást „rá is borítanátok” az orvostársadalomra, ezt a műtétet ebben a formában most még csak Pécsen lehetséges elvégezni. Arra nézve van-e olyan tervetek, vagy késztetésetek – ha már szoftverekről is beszélgettünk – hogy ezt a csapatmunkát valamikor akár egy direkt erre készített szoftverrel kiváltsátok és ezzel ezt a speciális tudást széles körbe kiterjesszétek?
– Mindenképpen ezen vagyunk, de rendszer szinten bonyolultabb a kérdés. Én személy szerint bizonytalan vagyok abban, hogy pont Pécsen lenne ennek a központja, mivel nagyon sok munka van vele. Az alapgondolatunk nyilván az, hogy legyen ebből egy know-how, de jelenleg nem látom arra a kapacitást semmilyen oldalról – akár anyagi, akár programozói – hogy ebből rövid időn belül egy instant szoftveres megoldást tudjunk készíteni. Foglalkozunk a kérdéssel, a NEAK felé tervezünk elsőként elindulni, hogy az egyedi protézisből lehessen egy egyedi finanszírozás vagy ellátási forma. Nemcsak ennél, más műtéteknél akár és ha látunk támogatást akkor el lehet indulni általánosabb irányba. Átfogó struktúra és szándék kell ahhoz, hogy összefoglaló és fókuszált megoldást kínáljunk, és úgy látom, egyelőre kevesen értenék meg, hogy ez termék esélyes lehet. Egyelőre örüljünk ezeknek az eredményeinknek, de ne zárjuk ki ennek a lehetőségét. Ki tudja, talán jelentkezik valaki, akit érdekel.
– A hibalehetőség és a kockázati elemek csökkentése finanszírozási szempontból „versenyképessé” teheti az ilyen típusú műtéteket?
– Mindenképpen, sőt, ha műtéti eljárás hatékonyság növelésről vagy műtéti idő csökkentésről beszélünk, akkor az ortopédia, a trauma, a szívsebészet, érsebészet, fül- orr- gégészet, idegsebészet területén is rengeteg lehetőséget látok, ahol hasonló eljárások történhetnének nap mint nap, hasonlóan az adott betegre személyre szabott módon, egyfajta műtéti eljárási sztenderdként hasonló módon megközelíthető problémákra. Szívsebészetnél például az idő különösen kritikus tényező, de akár egy külön beszélgetést is megérne csak az, mennyi mindenre lehetne használni ezeket a megoldásokat.
– Vannak már példák erre a gyakorlatban?
- Koponyaműtéteknél nyomtattunk például olyan sablonokat, amelyek segítségével az engedélyezett csontcementtel nagyon sok minden megoldható, így a direktben nyomtatott implantátumok hosszadalmas engedélyeztetési procedúrái elkerülhetőek voltak. Nagyon sok gyerektraumatológiai esetünk van, ahol például végtagkorrekciók történnek. Van ennek már nálunk egy rendszere és protokollja, ami gyakorlatban és oktatásban is használhatóan strukturálja a sebészeti tervezés megoldásait. Az első lépcső, amikor demonstrációs eszközöket nyomtatunk, amelyen a patológiát mutatjuk be, a második lépcső, amikor az adott műtétet elgyakorolhatják a szemléltető eszközön az orvosok. A harmadik lépés az, amit most ennél a műtétnél csinálunk, amikor egy implantátumot tervezünk egyénre szabottan. Képesek vagyunk arra, hogy kinyomtassuk a modellt és azon vizsgáljuk, hogyan illeszkedik hozzá az implantátum, és akár műtét közben is lehet nézni, mi hova kerüljön, és van egy negyedik lépcső, amikor funkciót nézünk a virtuális szimulációban, és ahhoz igazítjuk az ideális megoldást. A szívsebészeti példához visszatérve, amikor kamratágulatot kell lezárnunk egy folttal (amikor a kamra kiboltosul), annak az elhelyezkedése, mérete nagyon nem mindegy. Fontos kérdés, hogy hogyan feszül, milyen áramlási viszonyok vannak felette. Egy dinamikus szív modell alapján tudjuk ilyenkor megtervezni az ideális folt alakját. Ha egy pillanatképben kellene összefoglalnom mit is csinálunk, akkor bármilyen területen tudunk a probléma értelmezésének megfelelő egyéni terápiás megoldást kínálni. Amikor eljutunk más egyetemekre ezekről előadást tartani, sosem sikerül másfél órában felsorolni vagy elmesélni az eseteket sem, annyira hosszú a lista, amiket már így megoldottunk.
– Ezek szerint ehhez kellenek olyan speciális érdeklődésű emberek, akik amellett, hogy orvosok, mondhatni véletlenül érdekli őket a 3D tervezés és technológia, és közben képesek megértetni magukat a műszaki területen dolgozókkal. Az egyetem CBEI programja és az induló Biomedical Engineering MsC képzés lehet az, ami arra szolgálhat, hogy aki akar az könnyebben léphessen erre a területre, de mennyire kell mérnöknek lennie ehhez egy orvosnak, vagy orvosnak egy mérnöknek és hogyan jön ehhez a 3D tervezés – például nálad?
– A 3D-vel hobbiként találkoztam, aztán egyre többet gondoltam arra, hogy ennek a segítségével hogyan lehetne megoldani problémákat. A meghatározó élményt azt jelentette, hogy ezek a megoldási lehetőségek aztán technikailag is érvényessé váltak, jött az érzés, hogy ezt tényleg meg lehet csinálni, méghozzá belátható időn belül. Aztán ez engem el is térített, méghozzá azon a szinten, hogy ezzel kezdtem el leginkább foglalkozni. Utána már természetes volt, hogy egyre több mérnökkel, szoftveres emberrel kerültem kapcsolatba, akik szintén elkezdtek hinni ebben és persze őket is érdekelni kezdte, hogy mit is csinálok. Mivel itt egy csapatról van szó, ez már egészen más mozgató erő, gyakorlatilag egymást toltuk végig ezen az úton. Ez jelenleg a 3D központban működik, ahol együtt tervezünk betegspecifikus dolgokat. A Biomedical Engineering-el kapcsolatban: még nem látjuk, hogyan kerülünk majd a képbe, de nyilván teljesen nyitottak vagyunk arra, hogy elmondjuk mit csinálunk, ha erre igény képződik, addig végezzük a dolgunkat. Oktatóként az a tapasztalatom, hogy ez nagyon érdekes szemléletet biztosít mind mérnökök, mind orvosok számára, és energiát és potenciált szabadít fel mindkét oldalon. Ez legalább is felveti a lehetőségét, hogy szemléletet formáljon mérnök, IT és orvos végzettségű, érdeklődő személyekben. Az Óbudai Egyetemen és a SOTE-n nagy érdeklődéssel fogadják az előadásainkat, és nagyon bízom benne, hogy itt is elindul ez a fajta tudáscsere. A 3D maga ennek csak egy nagyon kis szelete, egy hasznos eszköz, hasznos megoldásokkal klinikai problémákra. A legfontosabb része inkább tényleg az, hogyan tudunk orvosként mérnökül és visszafelé beszélgetni egymással. Szerintem ez külföldön is a legnagyobb probléma, úgyhogy nagyon ígéretes lépés lenne, ha felépülne egy képzés ezzel a céllal.
– Orvosként mennyire nehéz megérteni a mérnököket és te hogyan látod, nekik ez mennyire jelent problémát?
– Nagyon nehéz. Szerintem ez az, amit folyamatosan tanulni kell.
– Ez szemléletmódból fakad? Az organikus és mechanikus dichotómiájából?
– Egyszerűen teljesen máshogy értelmezünk problémákat, sokszor másról beszélünk. Az pedig, hogy hol van a megértésben a közös pont, az csak attól függ, mennyire hajlandó valaki kimerészkedni a saját komfortzónájából és átmerészkedni a másik területére. Itt jönnek a képbe azok az elvetemült emberek, akik orvosként szoftverekkel kezdenek foglalkozni, és azok a mérnökök, akik meg akarnak érteni orvosi problémákat úgy, hogy a megoldásban is részt akarnak venni.
– Messzebbről nézne – legalábbis számomra – úgy tűnik, ti vagytok az az első szakember generáció, akik nem iskolapadban tanulták, amit csinálnak, hanem tapasztalatokból és akaratból jött össze a dolog. Mivel bebizonyosodott, hogy ez hatékony és hasznos, innentől merülhet fel, hogy érdemes volna meg is tanítani ezt másoknak, akár graduális keretek között is. Gondolom nem kis erőfeszítésbe kerül elmenni valakinek egy ennyire teljesen más irányba, mint amire eredetileg készült, még ha az érdeklődési körében benne is van. Legalábbis az önmagunktól tanulás mindig kicsit rögösebb, ha talán érdekesebb is.
– De ugyanakkor élménytelibb, az is biztos. Ez lehetne az üzenet azoknak, akiket ez az irány érdekel: a felfedezés öröme. Nincs nagyobb élmény annál, amikor orvosként megértjük a dolgokat, mérnökként módszereket találunk hozzá, majd ennek köszönhetően megoldást tudunk kínálni.
Szabó Gábor írása